Metodi
Lo studio è stato condotto in conformità con la Dichiarazione di Helsinki, le linee guida di buona pratica clinica (GCP) e le normative italiane di bioetica e di tutela della privacy. Lo studio è stato approvato dal Comitato Etico dell'Università degli Studi di Milano e tutti i soggetti hanno dato il consenso informato scritto per lo studio [protocollo codice SEFAP/Pr. 0003].
Disegno dello studio
Lo studio prevedeva il coinvolgimento di circa 700 Medici di Medicina Generale (“ricercatori”). Tra i ricercatori partecipanti, 50 dovevano svolgere anche funzioni di coordinamento e supervisione locale.
I requisiti dei ricercatori e dei coordinatori locali erano i seguenti:
- età <52 anni
- numero di assistiti >1000
- informatizzazione dell'archivio soggetti
- disponibilità di una connessione internet e di un indirizzo di posta elettronica.
A ogni ricercatore è stato chiesto di arruolare 16 soggetti tra i 40 e i 79 anni, scelti in modo randomizzato dalla lista dei propri assistiti, secondo una procedura informatizzata e centralizzata, sottoposta localmente a controlli casuali. I soggetti che non fornivano il loro consenso o che non erano arruolabili per motivi pratici (ad esempio, problemi motori, handicap gravi, malattie invalidanti o grave malattia mentale) erano esclusi dal campione randomizzato. L'arruolamento è iniziato nel marzo 2002 ed è terminato nel giugno 2004.
Geografia dello studio
Raccolta dei dati
1. La storia dei soggetti e le informazioni cliniche sono state raccolte dal medico ricercatore nel corso di una visita standardizzata.
2. Le informazioni su abitudine al fumo, attività fisica, consumo di alcol e terapie farmacologiche croniche sono state richieste direttamente al soggetto durante l'esame stesso. L'abitudine al fumo è stata classificata come corrente (almeno una sigaretta al giorno) o ex (almeno un anno dalla cessazione del fumo). L'attività fisica extra-lavorativa è stata classificata come presente, se svolta in modo regolare, o non presente. L'uso di alcol è stato valutato come consumo di vino rosso e/o bianco, birra e liquori. Sono state raccolte informazioni sulle terapie farmacologiche croniche (in corso negli ultimi 6 mesi).
3. Le misure di peso e altezza sono state raccolte e quindi espresse in termini di indice di massa corporea (IMC; kg/m2).
4. La misurazione della pressione arteriosa (PA) è stata effettuata con il paziente in posizione seduta, dopo 4 minuti di riposo, applicando l'appropriato bracciale sul braccio destro. Sono state registrate tre letture consecutive e la loro media è stata considerata per l'analisi. La frequenza cardiaca è stata valutata come battiti al minuto dopo l'ultima misura di PA.
5. La presenza di angina pectoris e una storia di infarto miocardico (IM), bypass aorto-coronarico (CABG), angioplastica coronarica (PTCA), ictus ischemico, attacchi ischemici transitori (TIA), claudicatio intermittens e ipertrofia ventricolare sinistra (IVS) sono state valutate mediante il recupero della documentazione medica del soggetto o indagine diretta. I soggetti con una storia di eventi cardiovascolari (esclusa l'IVS) sono stati considerati in prevenzione secondaria.
6. Una storia familiare di malattie cardiovascolari premature è stata determinata quando episodi di ictus e/o infarto miocardico sono stati riportati per uno o più parenti di primo grado, con età <55 anni per gli uomini e <65 anni per le donne. Sono state anche rilevate informazioni relative alla storia familiare di ipertensione, dislipidemia e diabete.
7. Tutti i record relativi al singolo soggetto sono stati inseriti dal medico ricercatore in una cartella informatizzata ad hoc e quindi inviati al server centrale via web.
8. I campioni di sangue sono stati raccolti al termine della visita di arruolamento. Il prelievo è stato effettuato tra le 8.00 e le 10.00 dalla vena cubitale anteriore, con il soggetto in posizione seduta, dopo 12 ore di digiuno e di astinenza dall'alcol. I campioni di sangue sono stati poi raccolti in provette contenenti EDTA o monoiodio-acetato (solo per la valutazione del glucosio) e spediti entro 24 ore, alla temperatura di 4°C, al laboratorio d'analisi centralizzato (Fleming SpA, Brescia), dove sono stati determinati i parametri biochimici. La valutazione biochimica è stata eseguita seguendo i criteri della World Health Organization Lipid Reference Laboratories. Al loro arrivo, i campioni sono stati centrifugati per ottenere il plasma in cui sono stati determinati i livelli di colesterolo totale (CT), colesterolo HDL (C-HDL), trigliceridi (TG), apolipoproteina B (apoB), glucosio e fibrinogeno. I livelli di colesterolo LDL (C-LDL) sono stati calcolati utilizzando la formula di Friedewald (C-LDL = CT - C-HDL - 1/5 TG). Aliquote (4-5 per ogni campione) da 1 mL di siero sono state congelate a
-80°C per ulteriori determinazioni biochimiche. Le cellule bianche sono state congelate a -20°C per la ricerca futura di eventuali polimorfismi. In una analisi post-hoc è stata scongelata un'aliquota per 2500 soggetti, campionati in modo casuale, per la determinazione dei livelli di proteina C-reattiva ad alta sensibilità (hs-PCR) e di creatinina. La clearance della creatinina è stata calcolata utilizzando la formula MDRD.
9. I criteri utilizzati per le diagnosi specifiche sono stati:
• Ipercolesterolemia: CT ≥200 mg/dL e/o C-LDL ≥130 mg/dL e/o trattamento farmacologico con farmaci ipocolesterolemizzanti.
• Ipertrigliceridemia: TG ≥170 mg/dL e/o trattamento farmacologico con fibrati.
• Dislipidemia mista: ipercolesterolemia e ipertrigliceridemia, come sopra definito.
• Ipertensione: diagnosi registrata dal medico e/o PAS ≥140 mm Hg o PAD ≥90 mm Hg e/o trattamento farmacologico con farmaci antipertensivi.
• Diabete mellito di tipo 2: diagnosi registrata dal medico e/o glicemia a digiuno ≥126 mg/dL e/o trattamento farmacologico con farmaci antidiabetici.
• Sovrappeso: IMC ≥25 e <30 kg/m2;
• Obesità: IMC ≥30 kg/m2.
• Sindrome metabolica: PA ≥130/85 mm Hg; glicemia ≥110 mg/dL; TG ≥150 mg/dL; C-HDL <40 mg/dL per gli uomini e <50 mg/dL per le donne; IMC ≥28 kg/m2 per gli uomini e ≥25 kg/m2 per le donne, secondo i criteri ATP-III1 modificati (IMC come proxy della circonferenza vita, con cut off stabiliti sulla base di una sottoanalisi di correlazione su circa 1000 soggetti con entrambe le misurazioni).
10. Il rischio cardiovascolare globale (rischio % di CVD a 10 anni) è stato determinato utilizzando l'algoritmo CUORE2, come riportato dalle raccomandazioni italiane dal 2003.3 Sulla base degli score CUORE, i soggetti sono stati stratificati in 5 classi di rischio (<5% rischio molto basso; 5-10% rischio basso; 10-15% rischio lieve; 15-20% rischio moderato; ≥20% rischio alto).
Flusso dei dati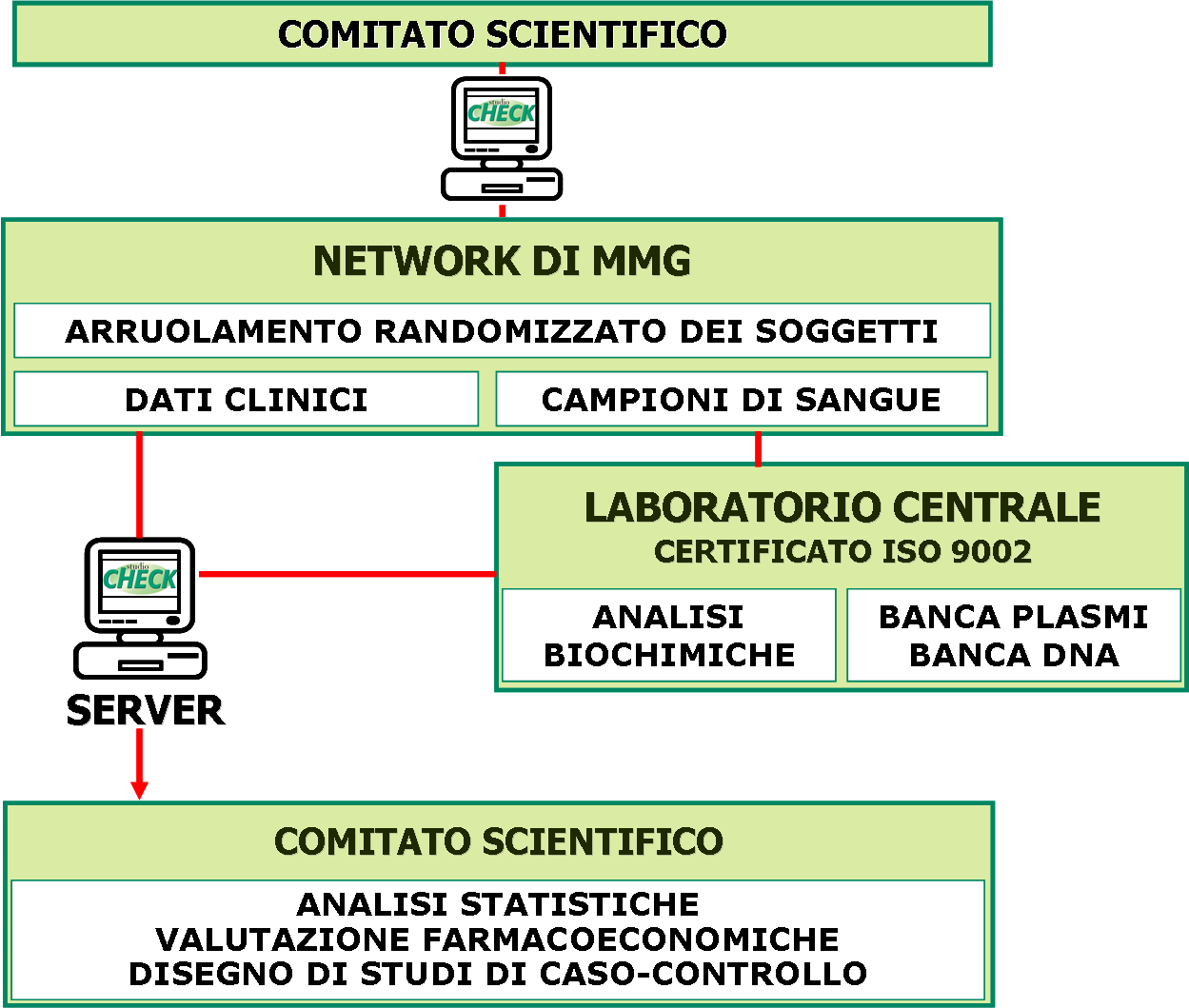
Analisi dei dati
Per quanto riguarda le variabili quantitative con distribuzione normale, la significatività statistica nel confronto delle medie dei valori tra due campioni indipendenti (maschi e femmine) è stata analizzata tramite t di Student; nel confronto tra più gruppi (classi di rischio) tramite ANOVA. Per le variabili quantitative non normalmente distribuite sono stati utilizzati test non parametrici. Per le variabili qualitative sono stati usati appropriati test non parametrici. Tutti i p-value erano basati su test a due code con un livello di significatività del 5%. E’ stato utilizzato il software SPSS 16.0 (SPSS, Inc., Chicago, Illinois).
Referenze
1. Adult Treatment Panel III. Third Report of the National Cholesterol Education Program Expert Panel on Detection, Evaluation and Treatment of High Blood Cholesterol in Adults –– Final Report. Circulation. 2002; 106:3143-3421.
2. Palmieri L, Panico S, Vanuzzo D. Evaluation of the global cardiovascular absolute risk: the Progetto CUORE individual score. Ann Ist Super Sanità 2004; 40:393.
3. AIFA. Le note. BIF 2004; 3-4:99-161.
